
Inhalt
VITAL-Studie – das Todesurteil für Omega-3 bei KHK?
Hoffnungsschimmer REDUCE IT-Studie – endlich der Durchbruch?
Es gibt 3 wichtige Omega-3-Fettsäuren: die pflanzliche Alpha-Linolensäure (ALA, z. B. in Leinöl) sowie die maritimen Fettsäuren Eicosapentaen- und Docosahexaensäure (EPA und DHA, z. B. in Fischen und Algen). Während für die ALA nur eine leicht blutdrucksenkende Wirkung nachgewiesen wurde, werden EPA/DHA in relevantem Ausmaß in hormonelle Botenstoffe (z. B. entzündungshemmende Prostaglandine, Leukotriene, Resolvine, Maresine, Protectine und Endocannabinoide umgebaut, die für folgende Wirkungen verantwortlich gemacht werden:
Thrombozytenaggregationshemmung
Erythrozytenmembran wird flexibler, dadurch bessere Verformbarkeit
leichte Blutdrucksenkung
Entzündungshemmung
Stressresilienz
Dabei handelt es sich aber nur um physiologische Wirkungen, die eine relevante Wirksamkeit bei KHK vermuten lassen, aber nicht beweisen. Dafür bedarf es jedoch guter interventioneller Studien, besser noch Metaanalysen solcher Studien, um wirklich klinische Relevanz zu erlangen.
Studienübersicht
Eine solche Metaanalyse habe ich mir etwas genauer angeschaut [1]. Hier wurden immerhin 10 Studien mit 77 917 Teilnehmern inkludiert – also eine wirklich große Metaanalyse. Die Autoren haben diese Studien auf Ereignisse wie nicht tödliche Herzinfarkte, Koronartod oder andere Herzereignisse untersucht. Sie kommen aufgrund ihrer Analyse zu dem vernichtenden Urteil: „This Metaanalysis […] provides no support for current recommendations for the use of such supplements in people with a history of coronary heart disease.“
Es gebe keinen statistischen Zusammenhang zwischen der Zufuhr von Omega-3-Fettsäuren und koronaren Ereignissen. Dies ist schon merkwürdig, denn wenn man sich den koronaren Herztod anschaut, so haben die Teilnehmer, die Omega-3-Fettsäuren einnahmen, ein immerhin 7 % niedrigeres Risiko für dieses Ereignis. Das ist doch schon mal nicht schlecht, zumal die in den Leitlinien bei KHK allseits empfohlene Acetylsalicylsäure (z. B. Aspirin) weit weniger Nutzen aufweist. Es kommt noch besser: Der Unterschied zwischen den Fischölpräparaten und Placebo erreicht mit p = 0,05 sogar das Signifikanzniveau. Es darf als sehr unwahrscheinlich angesehen werden, dass dieser Unterschied auf Zufall beruht.
Nun sind 7 % weniger Herztode zwar nicht übel, der Effekt ist aber kleiner als ich ihn erwartet hätte. Worauf ist das zurückzuführen? Schon Paracelsus betonte die Bedeutung der Dosis, wobei er postulierte, dass die Dosis macht, ob ein Ding ein Gift ist oder nicht. Ich behaupte: Die Dosis macht auch, ob ein Ding ein Heilmittel ist oder nicht. Aus vielen wissenschaftlichen Untersuchungen und aus eigener klinischer Erfahrung weiß ich, dass man unter einer Dosis von etwa 2000 mg EPA/DHA bei einer Therapie mit Omega-3-Fettsäuren erst gar nicht anfangen sollte. Dies entspricht immerhin 15 Kapseln mit je 500 mg natürlichem Fischöl oder 1 Esslöffel Fischöl. Das ist schon eine recht hohe Dosis, bei der die Therapieadhärenz nicht immer gewährleistet ist – wer schluckt schon gern 15 Kapseln täglich über viele Jahre? Mit flüssigem Öl geht das übrigens viel leichter, weil es einfach ins Essen gegeben werden kann.
[Tab. 1] gibt eine Übersicht, welche Dosen eingesetzt wurden.
Tab. 1 Eingesetzte Dosen in der Metaanalyse [1] zur Untersuchung des Zusammenhangs der Zufuhr von Omega-3-Fettsäuren und koronaren Ereignissen.
Studie | Versuchspersonen | EPA/DHA | Relatives Risiko für koronaren Tod |
DOIT | 563 | 1950 mg | 0,39 |
AREDS-2 | 4203 | 1000 mg | 0,96 |
SU.FOL.OM2 | 2501 | 600 mg | 0,41 |
JELIS | 18 645 | 1800 mg | 0,93 |
Alpha Omega | 4837 | 376 mg | 0,95 |
OMEGA | 3818 | 840 mg | 0,95 |
R & P | 12 505 | 1000 mg | 1,08 |
GISSI-HF | 6975 | 1800 mg | 0,91 |
ORIGIN | 12 536 | 840 mg | 1,10 |
GISSI-P | 11 334 | 2550 mg | 0,80 |
Total | 7791 | - | 0,93 |
Schauen wir uns die beste Studie (DOIT) einmal an. Ein relatives Risiko von 0,39 weist auf eine 61 % geringere Sterblichkeit unter Omega-3-Fettsäuren hin. Einschränkend muss hier allerdings gesagt werden, dass 563 Versuchspersonen nicht gerade sehr viele sind – Zufälle können sich bei kleinen Fallzahlen viel stärker auswirken. Viel interessanter sind die wirklich großen Studien wie JELIS mit über 18 000, R & P mit über 12 000, GISSI-HF mit fast 7000 und GISSI-P mit über 11 000 Teilnehmern. Hier finden wir relative Risiken von 0,93, 1,08, 0,91 und 0,80. Nur R & P weist ein schlechtes Resultat auf. Nicht überraschend: In dieser Studie wurde mit 1000 mg eine vergleichsweise niedrige Dosierung eingesetzt. Zur besseren Unterscheidung habe ich die 4 Studien in [Tab. 1] mit „vernünftigen“ Dosierungen im Bereich von ca. 2000 mg fett hervorgehoben. Die anderen 6 Studien weisen mit unterirdischen 376 mg bis auch noch insuffizienten 1000 mg viel zu niedrige Dosierungen auf. Hier sind einfach keine Effekte zu erwarten!
Des Weiteren habe ich alle Todesfälle in den 4 gut dosierten Studien zusammengefasst und komme dabei auf ein relatives Risiko von 0,88 – das heißt, wenn man ca. 2000 mg Omega-3-Fettsäuren einnimmt, könnte jeder 8. Todesfall durch KHK verhindert werden. In den 6 Studien mit unzureichenden Dosierungen wurde ein relatives Risiko von 1,03 erzielt, das heißt, wir beobachten hier keinen Schutzeffekt (tendenziell sogar einen negativen). Die Metaanalyse beweist also: Omega-3-Fettsäuren schützen vor koronarem Herztod – aber sie müssen eine gute Dosierung aufweisen!
Fasst man alle koronaren Ereignisse (also z. B. tödliche und nicht tödliche Infarkte oder schwere Angina-pectoris-Anfälle zusammen), so kommt die Metaanalyse zu dem Ergebnis, dass das relative Risiko unter Omega-3-Fettsäuren bei 0,96 liegt, also nur 4 % weniger – was statistisch nicht signifikant ist. Fasse ich jedoch wieder die 4 gut dosierten Studien zusammen, so komme ich auf ein relatives Risiko von 0,93, als 7 % weniger oder jedes 14. koronare Ereignis könnte vermieden werden, wenn alle gut mit Omega-3-Fettsäuren versorgt wären.Und damit befinden wir uns in guter Nachbarschaft zu den breit eingesetzten Statinen. Auch hier gibt es eine Metaanalyse zur Prävention von KHK [5] mit 10 Studien mit intensiver Statintherapie an über 40 000 Teilnehmern. [Tab. 2] zeigt die Risikominderungen im Vergleich.
Tab. 2 Risikominderung aus der Metaanalyse zur Prävention von KHK und dem Einsatz von Statinen [5].
Koronartod | Alle KHK-Ereignisse | |
intensive Statintherapie | –11 % | –10 % |
Omega-3-Fettsäuren (ca. 2000 mg) | –12 % | –7 % |
Wie man angesichts dieser Datenlage vom Einsatz von Omega-3 abrät und Statine großflächig empfiehlt, erschließt sich mir nicht. Noch mehr verwundert mich, dass die klugen Köpfe der Cochrane-Collaboration, denen man ja eine Kompetenz in wissenschaftlichen und statistischen Fragen sicher nicht absprechen kann, nicht auf die Idee gekommen sind, ein einfaches statistisches Tool wie eine Subgruppenanalyse bezüglich der Dosis bei dieser für die zukünftige Therapie von KHK-Patienten sehr bedeutsamen Metaanalyse in Erwägung zu ziehen.
VITAL-Studie – das Todesurteil für Omega-3 bei KHK?
In dieser Studie erhielten 25 871 Teilnehmer über mehr als 5 Jahre 2000 IE Vitamin D, 1 g Omega-3-Fettsäuren, beides oder Placebo [4]. Alle Teilnehmer kamen aus den USA. Männer sollten älter als 50, Frauen älter als 55 Jahre sein. Primäre Endpunkte der Studie waren kardiovaskuläre Ereignisse (z. B. Herzinfarkt, Schlaganfall oder Herztod) sowie irgendeine Form von Krebs. Sekundäre Endpunkte waren beispielsweise Revaskularisation von Herzkranzgefäßen oder Tod durch Krebs. Wir konzentrieren uns hier aus Platzgründen ausschließlich auf Omega-3 und KHK.
Die Studie ergab 8 % weniger von allen großen kardiovaskulären Ereignissen und 28 % weniger Herzinfarkte. Das Signifikanzniveau wurde jedoch nicht erzielt. Dies ist u. a. auf die geringe Fallzahl zurückzuführen. Zwar sind mehr als 25 000 Teilnehmer schon eine ordentliche Größe, aber es handelte sich um gesunde Menschen, die im Laufe der 5 Jahre erst ihre Krankheit entwickelten. Und das waren dann eben nur etwa 800 Herzereignisse insgesamt. Hätte die Studie 100 000 gehabt oder wäre sie 10 Jahre gelaufen, dann wäre möglicherweise eine statistische Signifikanz erreicht worden, wenn es bei dem Unterschied von 8 % geblieben wäre. Aber vom Konjunktiv kann man sich nichts kaufen – für die relativ geringen Effekte war die Fallzahl einfach zu niedrig.
Schauen wir uns die Einzelheiten der Studie an: Gleich bei der Methodik sehen wir, dass gar nicht 1 g Omega-3 verabreicht wurde, wie man vielleicht vermuten könnte, weil es so im Abstract steht, sondern 1 g Fischöl. Das ist etwas ganz anderes! Tatsächlich befanden sich in der Kapsel nur 840 mg EPA/DHA, was sehr wenig ist.
Der 2. Kritikpunkt am eingesetzten Präparat ist das EPA/DHA-Verhältnis. Wir wissen, dass die KHK auch etwas mit Entzündung zu tun hat. EPA wirkt besser gegen Entzündung als DHA. Bei der Vorbeugung von KHK oder Krebs würde ich daher immer ein EPA-lastiges Fischöl bevorzugen, bei der Vorbeugung von Demenz hingegen eher ein DHA-lastiges Öl. Das eingesetzte Präparat wies aber mehr DHA als EPA auf.
Und 3. wurde kein natürliches, sondern ein völlig künstliches Fischöl eingesetzt. Normalerweise weist Fischöl einen Omega-3-Anteil von etwa 30 % auf, das eingesetzte Präparat hingegen über 80 %. Wie geht das? Die natürlichen Fette (Triglyzeride) werden in Glyzerin und 3 Fettsäuren zerschlagen. Dann werden aus dieser Fettsäuresuppe EPA und DHA herausgefischt und anschließend wieder mit Glyzerin künstlich zusammengepappt. Dabei gehen viele natürliche Bestandteile des Fischöls verloren. Fischöl enthält normalerweise Dutzende verschiedenster Fettsäuren. Wir kennen nur von einem kleinen Teil halbwegs die Wirkungen. Ob die entfernten Bestandteile vielleicht auch positive Auswirkungen haben, wissen wir gar nicht. Die entstehenden Fette enthalten 2–3 Omega-3-Fettsäuren, was so in der Natur überhaupt nicht vorkommt. Ich kann es nicht begründen und schon gar nicht wissenschaftlich beweisen: Ich würde im Sinne des Vollwertköstlers Prof. Kollath („Lasst die Nahrung so natürlich wie möglich!“) immer 1 Teelöffel eines natürlichen Fischöls der in der Studie eingesetzten Kapsel vorziehen – beides ist dosisäquivalent. 1 Esslöffel hätte ich noch mehr bevorzugt. Der Beweis für die Überlegenheit des natürlichen Fischöls wird schwer zu führen sein und wird vielleicht nie gelingen, aber aus einer Naturphilosophie heraus würde ich immer das Natürliche vorziehen.
Und als 4. Punkt: In der Methodik der Studie ist nicht beschrieben, wann und wie die Fischölkapsel einzunehmen ist. Studien haben ergeben, dass die Aufnahme der Omega-3-Fettsäuren um ein Vielfaches besser ist, wenn das Fischöl direkt mit einer fetthaltigen Mahlzeit eingenommen wird. Oft werden in Studien die Medikamente gleich morgens eingenommen. Viele Menschen essen morgens aber wenig oder gar nichts oder nichts Fettes (z. B. Obstsalat). Eine gute Studie würde all diese Aspekte (besser EPA-lastiges natürliches Fischöl in genügend großer Menge und mit einer fettigen Mahlzeit eingenommen) berücksichtigen. Dazu müssten aber nicht nur Statistiker und Pharmakologen, sondern auch Experten in die Studienplanung einbezogen werden, die sich wirklich mit der Materie auskennen!
Weitere wichtige Informationen erhalten wir aus den Laboruntersuchungen der Probanden: Nicht alle, aber mehrere tausend Teilnehmer unterzogen sich einer Blutuntersuchung. Dabei wurde der Omega-3-Index gemessen. Dieser stellte die Summe von EPA/DHA im Vergleich zur Gesamtmenge der Fettsäuren dar. Der Omega-3-Index [6] ist in vielen Studien mit Omega-3, besonders solchen mit der Untersuchung von kardiovaskulären Ereignissen herangezogen worden. Dabei zeigte sich, dass Werte unter 4 % katastrophal schlecht sind und ein sehr hohes Risiko für den Herztod darstellen. Werte zwischen 4–8 % zeigen ein moderates Risiko, während erst ab Werten von über 8 % von einer relativ guten Prognose auszugehen ist.
Der durchschnittliche Omega-3-Index betrug bei den Teilnehmern zu Beginn 2,7 %. Das ist einfach nur unterirdisch schlecht. Ich habe solche Werte, die den Durchschnitt der teilnehmenden amerikanischen Bevölkerung darstellt, bei meinen Patienten nur äußerst selten gesehen. Unter der Therapie fand sich dann ein Omega-3-Index von 4,1 %, was nicht mehr katastrophal, sondern nur noch sehr schlecht ist. Wenn ich solche Werte bei meinen Patienten sehe, weiß ich, dass ich die Dosis noch einmal enorm erhöhen muss, um auch nur an die 8 % heranzukommen bzw. diesen Wert zu übertreffen. Warum liegen die Amerikaner nun so viel schlechter als meine Patienten? Je mehr Fleisch ich esse, desto niedriger ist der Omega-3-Index. Wenn ich viel Fleisch und Wurstwaren verzehre, benötige ich wesentlich mehr Omega-3, um dies kompensieren zu können.
Der 2. wichtige Punkt ist das Gewicht: Je schwerer (und fetter) ein Mensch ist, umso mehr Omega-3 benötigt dieser, um in einen guten Bereich des Omega-3-Index zu gelangen. Es sind leider keine Daten zur Ernährung berichtet, aber der durchschnittliche Body Mass Index betrug 28,1, die Teilnehmer hatten durchschnittlich schon ein paar Pfund zu viel auf den Rippen.
Wie schon im Abstract erwähnt, gab es immerhin 8 % weniger kardiovaskuläre Ereignisse, was nicht signifikant, aber auch gar nicht so schlecht ist, wenn man berücksichtigt, welch geringe Dosis eingesetzt wurde und welch geringe Verbesserung des Omega-3-Index erfolgte. Schaut man sich einzelne Ereignisse noch einmal genauer an, so sieht man in der Omega-Gruppe:
alle Herzinfarkte –28 %
tödliche Herzinfarkte –50 %
neu aufgetretene KHK –17 %
Wie gesagt, das ist aufgrund der geringen Fallzahlen alles nicht statistisch signifikant, aber es sind immerhin bemerkenswerte Tendenzen. Besonders bei den Herzinfarkten: Etwa ¼ weniger Herzinfarkte, aber wenn doch ein Herzinfarkt eintritt, dann wird er viel häufiger überlebt (nur halb so viel Infarkttodesfälle in der Omega-Gruppe).
Die Forscher haben noch eine Berechnung vorgenommen, die ich sehr intelligent finde: Sie haben berechnet, was passiert, wenn man die ersten 2 Jahre außer Acht lässt. Wenn innerhalb der ersten 2 Jahre etwa passiert, dann war das womöglich die Erblast der Zeit davor. Omega-3 konnte das noch nicht verhindern. Wenn Omega-3 günstige Langzeiteffekte aufweisen würde, dann müsste man diese erkennen, wenn man eher die letzten Jahre der Untersuchung betrachtet. Und das findet sich auch: Während es in den gesamten 5 Jahren nur 8 % weniger kardiovaskuläre Ereignisse gibt, kommt es in den letzten 3 Jahren zu 11 % weniger Schäden. Nicht viel, nicht signifikant, aber in der Tendenz zumindest ein Hinweis auf protektive Langzeiteffekte von Omega-3.
In vielen Studien sehen wir einen höheren Nutzen einer Interventionsmaßnahme bei einem vorliegenden höheren Risiko. Eine gute Blutdruckeinstellung vermindert das Risiko für einen Herzinfarkt bei einem Menschen mit Diabetes und hohem Cholesterin mehr als bei einem Nichtdiabetiker mit guten Cholesterinwerten. Lässt sich so etwas in der VITAL-Studie finden als Hinweis darauf, dass Hochrisikogruppen möglicherweise doch primärpräventiv von Omega-3 profitieren, auch wenn sich in der Gesamtpopulation keine oder nur geringe Effekte nachweisen lassen? Und genau das, was wir erwarten würden, finden wir auch wieder – Hochrisikogruppen profitieren deutlich besser von einer Omega-3-Einnahme als die anderen:
Dunkelhäutige –26 %
Diabetes –26 %
< 1,5 × Fisch/Woche –19 %
mehr als 1 Risikofaktor –16 %
Und noch ein interessanter Nebenaspekt: Omega-3 wirkt synergistisch mit anderen Substanzen. Die Risikominderung nimmt zu, wenn gleichzeitig Vitamin D, Aspirin oder ein Statin genommen wird:
zusätzliche Einnahme von Vitamin D –12 %
Statin –12 %
Aspirin –10 %
All dies sind massive Hinweise darauf, dass Omega-3 wirkt! Aufgrund der geringen Dosierung sind die Effekte leider nur klein, aber sie sind in dieser Studie klar nachweisbar. Man muss nur genau hinschauen.
Die Autoren diskutieren am Ende selbst, dass die gewählte Dosis zu tief gewesen sein könnte. Sie haben sich an die Empfehlungen der AHA (American Heart Association, Amerikanische Herzgesellschaft) für Patienten gehalten, bei denen bereits eine KHK bekannt ist. Sie räumen selbst ein, dass in der primären Prävention wenigstens das Doppelte dieser Dosis empfohlen wird. Diesem Statement kann ich mich nur voll und ganz anschließen – und frage mich schon verwundert, dass die Autoren selbst in den letzten Sätzen ihrer umfangreichen Publikation zugeben, dass die Studie eigentlich von vornherein ganz falsch angelegt war.
Hoffnungsschimmer REDUCE IT-Studie – endlich der Durchbruch?
Anfang 2019 wurde dann endlich eine Studie veröffentlicht [2], die meiner Forderung nach einer hohen Dosierung nachkam. Die Autoren wollten endlich einmal gute Ergebnisse sehen und wählten bei ihren 8179 Patienten, von denen sich die meisten in der sekundären Prävention befanden, mit knapp 4 g EPA eine bewusst hohe Dosis. Außerdem wussten sie (im Gegensatz zu den Autoren der VITAL-Studie), dass EPA das entscheidende Agens ist. Sie stellten also ein künstliches Fischöl her, welches praktisch ausschließlich aus EPA bestand.
In der doppelblinden, placebokontrolliert angelegten Studie fand sich knapp 5 Jahre eine signifikante Reduktion kardiovaskulärer Ereignisse. Während es in der Placebo-Gruppe trotz leitliniengerechter Therapie mit ASS, Statinen und Betablockern immer noch 22,0 % solcher Ereignisse gab, waren es in der Verum-Gruppe nur noch 17,2 %, was einer relativen Risikominderung von etwa 25 % entsprach. Bei ausbehandelten KHK-Patienten kann man mit einer hohen Dosis von EPA also noch eine NNT von 4 erreichen – 4 Patienten müssen 5 Jahre lang Omega-3 nehmen, damit ein kardiovaskuläres Ereignis verhindert wird. [Abb. 1] zeigt die Einzelergebnisse. Damit ist in einer großen Studie mit einer Dosis, wie sie bisher noch nie zum Einsatz kam, der klare Beweis eines Nutzens hoher Dosen von EPA bei KHK erbracht worden.
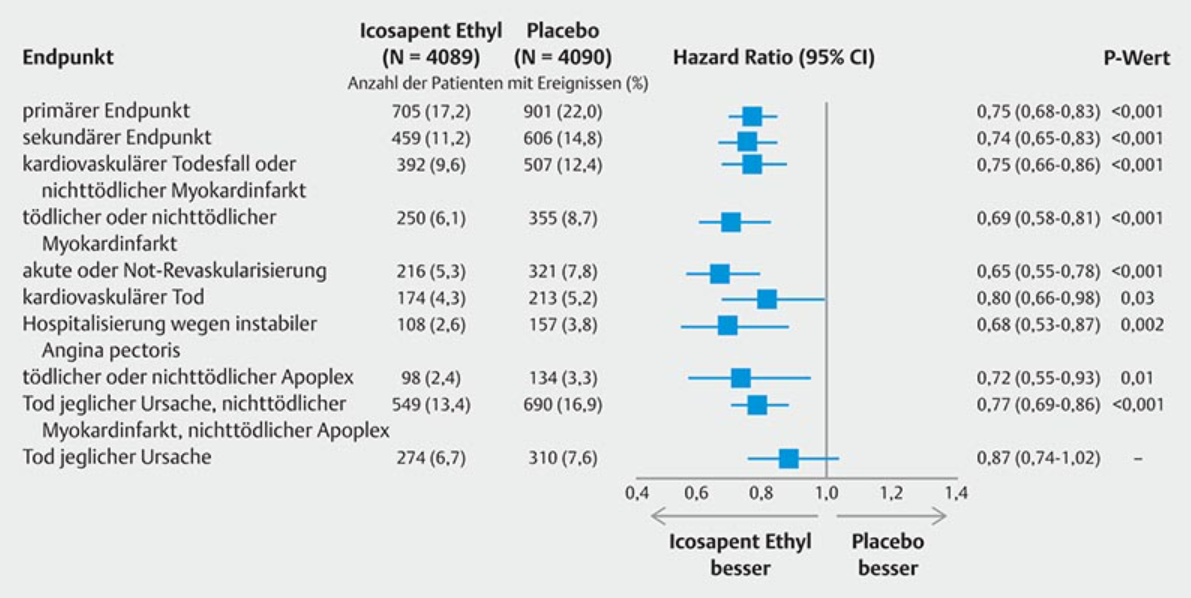
Abb. 1 Hochsignifikante Minderungen kardiovaskulärer Ereignisse in der REDUCE IT-Studie [2].
Doch auch hier möchte ich einige Wermutstropfen in die Fischsuppe träufeln. Meine Kritik an der REDUCE IT-Studie:
In der Studie wurden alle Teilnehmer gießkannenartig mit einer relativ hohen Dosis EPA versorgt. Leider wurde nicht der gerade für KHK wichtige Omega-3-Index gemessen und danach individuell therapiert. Das Erreichen eines Omega-3-Index von 8–11 % erscheint wünschenswert. Für einige Teilnehmer waren die 4 g hierfür möglicherweise zu viel, für andere hingegen zu wenig.
Eine Korrelation des Therapieerfolgs mit der Verbesserung des Omega-3-Index wäre dann natürlich auch wünschenswert gewesen. Zusätzlich hätte ein Vergleich derer, die den optimalen Level von > 8 % erreicht haben, mit denen, die trotz hoher Dosis unter den 8 % geblieben sind, sehr informativ gewesen.
Es gab schon Mitteilungen, die besagten, dass die Ergebnisse nur für das in dieser Studie eingesetzte Präparat gelten und nicht auf „normale“ Fischöle übertragbar seien. Dies ist aber reine Spekulation! Warum sollten 4 g EPA aus einem künstlich hochkonzentrierten Fischöl besser sein als dieselbe Menge aus einem natürlichen Fischöl? Glauben die Autoren solcher Empfehlungen allen Ernstes, dass ein wenig DHA im natürlichen Fischöl die gute Wirkung von EPA antagonisieren würde?
Hier sind selbstverständlich handfeste kommerzielle Interessen im Spiel. Die das Präparat produzierende Firma vertreibt dieses in den USA bereits zu Tageskosten von ca. 10 $. Ich bin sicher, dass es in den nächsten Jahren auch den europäischen Markt erreicht. Nebenbei: Qualitativ hochwertige, natürliche Fischölpräparate mit einem EPA/DHA-Gehalt von 4 g sind hier bereits für etwa 2 € erhältlich.
Aktuelle Metaanalyse
Im September 2019 wurde im Journal der American Heart Association, also einem Magazin, welches im Ranking kardiologischer Fachorgane ganz oben platziert ist, eine Metaanalyse mit 13 Studien und insgesamt 127 477 Teilnehmern veröffentlicht. Diese schloss sowohl alle Studien der oben beschriebenen und ungenügend interpretierten Cochrane-Analyse ein als auch die danach durchgeführten aktuellen Studien. Der große Unterschied: Hier wurde erstmals die Dosis berücksichtigt.
Das Ergebnis: In den Omega-3-Gruppen gab es ein signifikant geringeres Risiko für Herzinfarkt, Schlaganfall und Herztod – und zwar kam es dosisabhängig zu durchschnittlich 17 % weniger Ereignissen pro 1000 mg EPA/DHA [3]. Damit weist die Therapie mit maritimen Omega-3-Fettsäuren für die Sekundärprävention von KHK Evidenzgrad 1a auf. Es müsste jetzt eigentlich in die kardiologischen Versorgungsleitlinien aufgenommen und von den Kassen erstattet werden. Aber irgendwie befallen mich Zweifel, dass kardiologische Fachverbände, Gesundheitspolitiker und Kassenfunktionäre dies in den nächsten Jahren umsetzen werden.
Kasuistik
Eine eindrucksvolle Kasuistik ist manchmal überzeugender als 10 Studien oder eine Metaanalyse. Im Alter von 55 Jahren kam es bei Herrn M. zu typischer Angina pectoris (AP) bei schnellem Bergaufgehen oder Treppensteigen. Der Hausarzt behandelte dies zunächst medikamentös mit ASS, Statin, Betablocker und Nitrospray bei Bedarf, worunter Herr M. praktisch beschwerdefrei wurde und des Nitrosprays nur selten bedurfte.
5 Jahre später – also mit 60 Jahren – kam es erneut zu Belastungs-AP, die auch progredient war. Daraufhin erfolgte ein Herzkatheter, welcher mehrere hochgradige Stenosen an den Koronararterien nachwies, die mit insgesamt 3 PTCAs mit Stent versorgt wurden, was zu sofortiger Beschwerdefreiheit führte.
2 Jahre später beklagte Herr M. jedoch schon wieder AP. Die Kontrollkoronarangiografie ergab, dass trotz zuverlässiger Einnahme der leitliniengerechten Medikation 2 Stents restenosiert waren. Nach erneuter Aufdehnung der Stenosen kam Herr M. in meine Praxis, wo er erstmals erfuhr, dass ein Stent zwar eine mitunter durchaus indizierte Reparatur, aber bei weitem keine Heilung darstellt, da die Grunderkrankung selbst und die dieser zugrunde liegenden Risikofaktoren ja noch nicht adäquat angegangen wurden. Dies hatte ihm noch kein Kardiologe so vermittelt.
Mit einer ausführlichen Diagnostik fanden wir, dass der Vitamin-D-Spiegel mit 39 nmol/l erschreckend niedrig war (Vitamin D spielt auch bei KHK eine Rolle, optimal wird von mir und vielen anderen Therapeuten, allerdings nicht vom Mainstream der Kardiologen, ein Wert von 100–150 nmol/l angesehen). Das Homocystein, welches von Kardiologen aufgrund fragwürdiger Studien nicht mehr gemessen und behandelt wird, lag bei 15,6 µmol/l (optimal < 10 µmol/l). Der AA/EPA-Quotient in der Fettsäureanalyse lag bei ungünstigen 16,0 (optimal ca. 2,5), wichtig bei Entzündungen, die bei KHK immer beteiligt sind), und der bei KHK noch wichtigere Omega-3-Index befand sich bei sehr schlechten 4,7 % (optimal 8–11 %). Der Risikofaktor Lipoprotein (a) befand sich innerhalb der Norm. All die hier genannten Risikofaktoren werden in der Kardiologie üblicherweise nicht berücksichtigt.
Therapeutisch empfahl ich daraufhin den Konsum von weniger Fleisch, Wurst und Käse, wohingegen er etwa 1 × pro Woche Wildlachs (oder Hering oder Makrele) verzehren sollte. Mehr wäre zwar aus Sicht der Fettsäureanalyse sinnvoll, aber nicht unter dem Aspekt der Belastung mit Schwermetallen und lipophilen Toxinen. Er sollte täglich 5000 IE Vitamin D nehmen (außer an Sommertagen mit guter Sonnenexposition). Zur Behandlung des Homocysteins bekam er ein Vitamin-B-Komplex-Präparat (mit den Vitaminen B6, 9, 12). Zur Senkung des AA/EPA-Quotienten und Erhöhung des Omega-3-Index wurden 1,5 EL eines guten Fischölpräparats empfohlen.
Drei Monate später lagen das Vitamin D bei erfreulichen 148 nmol/l, das Homocystein bei optimalen 9,5 µmol/l, der AA/EPA-Quotient bei fast optimalen 2,7 und der Omega-3-Index bei guten 8,2 %. Er wurde angewiesen, mit dieser Medikation fortzufahren. Inzwischen lebt er beschwerdefrei seit 6 Jahren mit dieser Medikation. Angina pectoris ist seitdem nie wieder aufgetreten, jährliche Belastungs-EKGs sind bis 150 W immer unauffällig geblieben. Dies ist kein Beweis für die Wirksamkeit der komplementären Medikation. Es ist aber schon auffällig, dass die KHK unter der leitliniengerechten Medikation progredierte und seit Beginn der Supplementierung mit den richtigen Nährstoffen in einer adäquaten Dosierung eine Stabilität eingetreten ist. Herr M. ist jedenfalls fest entschlossen, diese fortzusetzen.
Fazit und Ausblick
Die Studien, die negative Ergebnisse mit der Primär- bzw. Sekundärprävention der KHK mit maritimen Fettsäuren zeigten, weisen gravierende methodische Fehler auf, allen voran eine viel zu geringe Dosis. Im Dosisbereich von 2 g und mehr werden dagegen signifikante protektive Effekte bezüglich harter kardialer Endpunkte beobachtet. Auch die aktuellste Metaanalyse, die alle bisher durchgeführten Interventionsstudien berücksichtigt, konnte die klare Überlegenheit von Omega-3 gegenüber Placebo aufzeigen, wobei eine deutliche Dosisabhängigkeit auffällt.
Ich wünsche mir also demnächst nur noch intelligent designte Studien, die die Fehler der Vergangenheit berücksichtigen und vermeiden. Von Wissenschaftlern, die Metaanalysen erstellen, würde ich mir wünschen, dass sie nur solche gut designten Studien inkludieren. Sie sollten nicht nur in statistischen Kategorien denken, sondern sich auch inhaltliche Gedanken machen. Sie sollten nicht nur nach statistischer Signifikanz, sondern auch nach klinischer Relevanz fragen. Dann würden Metaanalysen auch dazu beitragen, das Wissen in sinnvoller Weise zu mehren und Therapeuten helfen, die für ihre Patienten hilfreichen Strategien zu entwickeln, sowie Patienten ermöglichen, die für ihre Gesundheit wichtigen Verfahren und Medikamente einzusetzen.
Bei den Omega-3-Fettsäuren heißt dies (und nicht nur bei KHK, sondern bei allen Indikationen):
genügend hohe Dosis von mind. 2 g EPA/DHA
gute Qualität der eingesetzten Öle mit einem niedrigen TOTOX-Wert (die meisten Studien sagen hierzu nichts)
richtige Einnahme der Omega-3-Fettsäuren zu fetthaltigen Mahlzeiten (auch hier habe ich in den Studien bisher kaum etwas gelesen)
eine indikationsbezogene Auswahl der geeigneten Präparate (z. B. bei KHK oder Autoimmunerkrankungen eher EPA-lastig, bei Demenz oder anderen neurologischen Erkrankungen eher DHA-lastig)
Durchführung einer Fettsäureanalyse zu Studienbeginn und am Ende, wobei einzelne Fettsäuren wie EPA oder DHA, aber auch Scores wie der AA/EPA-Quotient oder der Omega-3-Index mit den Studienergebnissen korreliert wird, um noch differenziertere Ergebnisse zu erhalten, die dann in konkreten Handlungsempfehlungen einmünden können
Dann bestehen gute Hoffnungen, dass Omega-3-Fettsäuren in einem für den Patienten und zur Prävention in der richtigen Dosis mit den richtigen Fettsäuren und mit guter Qualität eingesetzt werden, um Krankheiten zu vermeiden oder deren Fortschreiten zu verlangsamen.
Vor allem wünsche ich mir Kardiologen und Hausärzte, die Patienten mit kardiovaskulären Erkrankungen betreuen, die die aktuellen evidenzbasierten Erkenntnisse akzeptieren und daraus praktische Konsequenzen ziehen, um das Wohl der ihnen anvertrauten Patienten sichern zu helfen. Ich befürchte aber, dass diese Umsetzung noch viele Jahre auf sich warten lässt. Als Letztes wünsche ich mir, dass ich mit dieser Vermutung falsch liege.
Zum Weiterlesen
Nehls M. Algenöl. Die Ernährungsrevolution aus dem Meer. München: Heyne; 2018
Schmiedel V. Omega-3 – Öl des Lebens. Lenzburg: FONA; 2017
Schmiedel V. Nährstofftherapie – Orthomolekulare Medizin in Prävention, Diagnostik und Therapie. Stuttgart: Thieme; 2019
Autor
Dr. med. Volker Schmiedel
war von 1996–2015 Chefarzt der Inneren Abteilung der Habichtswaldklinik Kassel. Seit 2016 ist er als Arzt im ganzheitlichen Ambulatorium Paramed in Baar (Schweiz) tätig. Er war viele Jahre Fortbildungsleiter für „Naturheilverfahren“ der Medizinischen Woche, ist Mitherausgeber der Zeitschrift „Erfahrungsheilkunde“ und des „Leitfaden Naturheilkunde“ sowie Autor zahlreicher weiterer naturheilkundlicher Bücher für Therapeuten und Laien.
Literatur
Die Literaturliste finden Sie hier.




